Un tour d’horizon sur la compliance.
Une étude suisse (1) très intéressante, relate la durée du port du casque (headgear) sur 20 enfants en malocclusion de classe II, de 8 à 12 ans.
L’idée, c’est que le casque enregistre la température et la force toutes les 15 minutes.
Le casque est considéré comme utilisé lorsque la force est supérieure à zéro et que la température est proche de la température du corps humain de 35 à 37 °C. Difficile de tromper les résultats avec ces 2 moyens d’enregistrement différents.
Afin d’évaluer la compliance au port, on a demandé aux jeunes patients de porter le dispositif durant 12 heures par jour pendant la période de 8 à 9 mois de l’étude. Tous les patients étaient informés de l’enregistrement et recevaient les mêmes instructions. Le comportement d’utilisation a été observé quotidiennement sur 24 heures.
Résultats :
La durée moyenne de port était de 8,7 heures par jour les jours où le casque était utilisé, ce qui correspond à une compliance de 73 % par rapport aux 12 heures prescrites.
Sauf que le casque n’a pas été utilisé du tout pendant 30 % des jours (une moyenne de 2,6 mois). Il n’a donc été utilisé effectivement que pendant 5,8 mois dans la période d’étude. Si l’on inclut ces jours de non-utilisation, la compliance moyenne tombe à 6,4 heures par jour, ce qui correspond à un taux de compliance de 54 %.
Le taux de compliance restait constant avec 72 % en moyenne au cours des mois d’octobre à mai.
Néanmoins de juin à septembre, il est tombé à 33 % en moyenne. Et pendant les mois d’été, vacances scolaires pour les élèves suisses, de juillet et d’août, la compliance a été la plus faible. Certains participants à l’étude ont complètement oublié de porter leur casque pendant toute la période des vacances ou l’ont simplement oublié à la maison.
Le casque est utilisé presque exclusivement le soir et la nuit, l’utilisation pendant la journée est rare.
Pendant les heures de nuit, de minuit à 7 h, le taux moyen de compliance était de plus de 50 %.
Pendant la journée, il était presque nul, surtout entre 11 et 20 h.
De 8 à 20 h, le casque n’a été porté en moyenne qu’une demi-heure. Cependant, le soir et la nuit, de 20 à 8 h, la moyenne est de 6 heures.
Fait intéressant ; on remarque de faibles différences de compliance entre les jours de semaine et les fins de semaine.
En 1974, Michael Northcutt (2) a introduit un dispositif de chronométrage dans le casque pour mesurer objectivement la compliance.
Quand ses patients ignoraient l’enregistrement, ils déclaraient porter le casque pendant 11 heures par jour, alors que leur temps de port réel n’était que de 6,5 heures sur les 12 heures prescrites (d’où 54 % de compliance au port de casque).
Quand il les informaient de l’enregistrement, il a observé un doublement de la durée d’utilisation hebdomadaire. Néanmoins il s’est aussi aperçu que des patients falsifiaient les résultats.
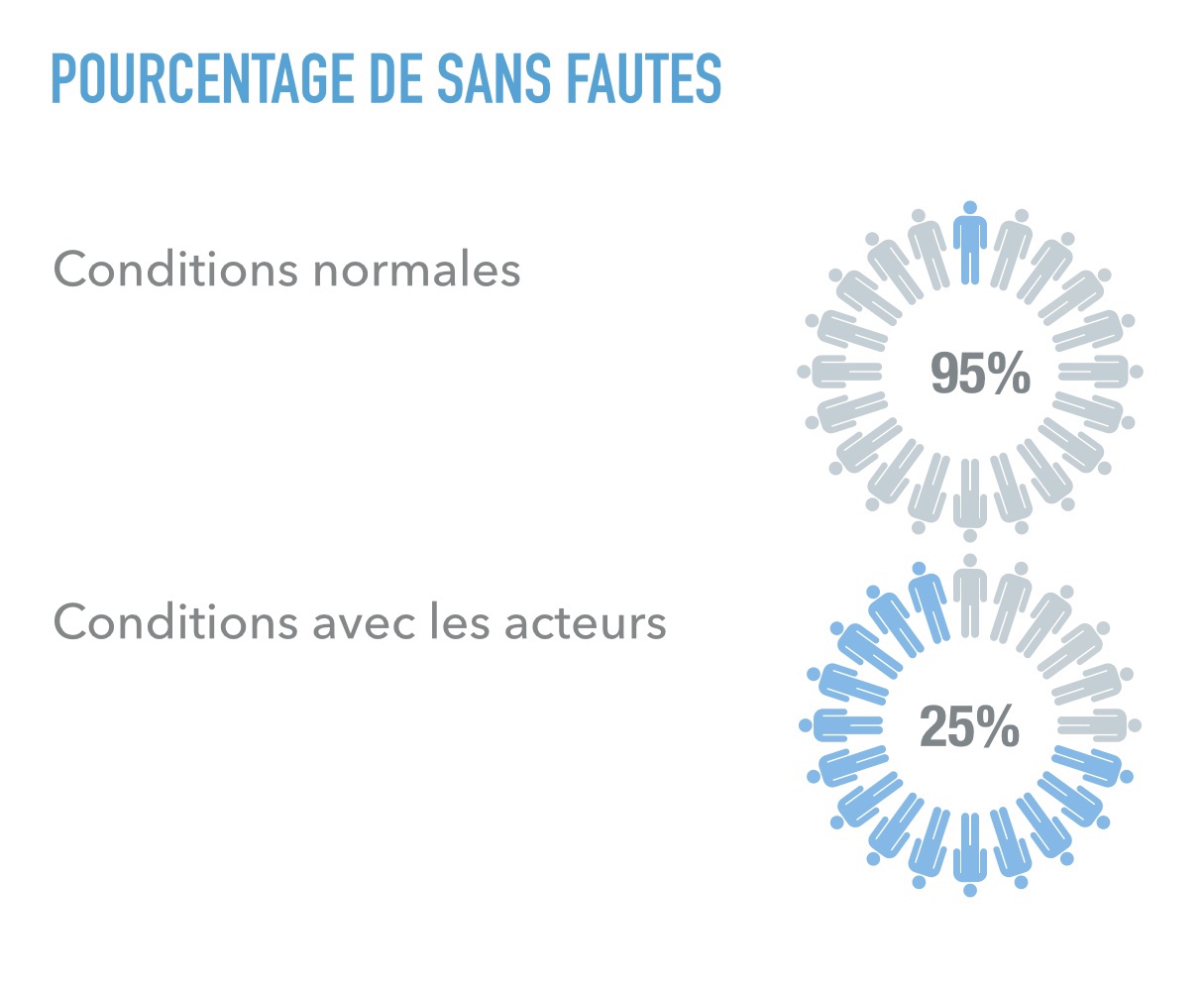
Une équipe brésilienne dans les années 2000 (3) rapporte que les patients informés d’être chronométrés dans leur port du casque utilisaient 6,7h le dispositif, au lieu de 5,6h quand ils n’étaient pas informés, et le tout sur 12h de prescription. Soit une augmentation de compliance de 48% à 56%.
Ces recherches montrent que les méthodes d’évaluation de la compliance par le patient sont largement surestimées et peu fiables (4). De plus le système pédagogique de surveillance, avec dispositif électronique dans l’appareil, donne lieu à une légère augmentation des résultats de port mais aussi des comportements de falsification.
En conclusion, l’orthodontiste pour l’instant peut facilement déduire la compliance à partir de paramètres cliniques tels que l’ajustement de l’appareil, l’hygiène buccale, l’évaluation de la mobilité molaire, la distance entre les dents et la comparaison des progrès du traitement avec la documentation du traitement initial(3).
Références :
(1) Luis Huanca Ghislanzoni, Sofian Ameur, Gregory S. Antonarakis and Stavros Kiliaridis. « Headgear compliance as assessed by a temperature-sensitive recording device: a prospective clinical study »
European Journal of Orthodontics, 2019, 1–5 doi:10.1093/ejo/cjz036 Original article
(2) Northcutt, M. (1974) « The timing headgear » Journal of Clinical Orthodon- tics, 8, 321–324.
(3) Brandão, M., Pinho, H.S. and Urias, D. (2006) «Clinical and quantitative assessment of headgear compliance: a pilot study ». American Journal of Orthodontics and Dentofacial Orthopedics, 129, 239–244.
(4) Bos, A., Kleverlaan, C.J., Hoogstraten, J., Prahl-Andersen, B. and Kuit- ert, R. (2007) «Comparing subjective and objective measures of headgear compliance ». American Journal of Orthodontics and Dentofacial Orthope- dics, 132, 801–805.